Entre los numerosos compuestos de la marihuana, el cannabidiol (CBD) mostró poseer los mayores efectos anticonvulsivos en diferentes modelos experimentales en comparación con otros cannabinoides y ninguna acción psicotrópica, propiedades que lo señalan como un excelente candidato para la terapéutica de las epilepsias refractarias. Sin embargo, el mecanismo de acción por el cual resultaría tan efectivo no ha sido totalmente dilucidado. Investigadores de la Facultad de Farmacia y Bioquímica y del CONICET hallaron que el CBD inhibe significativamente una glicoproteína que está involucrada en la resistencia a los fármacos convencionalmente usados para tratar la epilepsia.
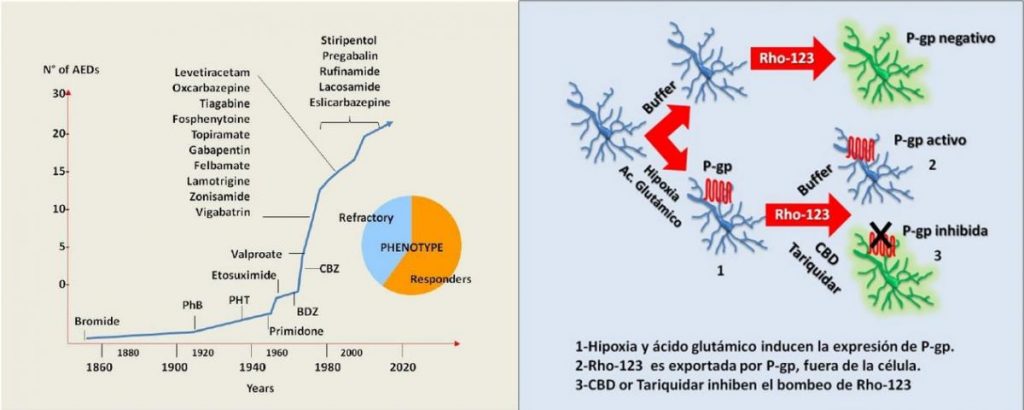
La constante generación de nuevos y muy efectivos anticonvulsivantes no logra evitar que entre un 30 y un 40% de los pacientes epilépticos desarrollen epilepsias refractarias con fenotipo de resistencia a múltiples drogas (MDR). Según la OMS, unos 50 millones de personas padecen diversos tipos de epilepsia; unas 200 mil corresponden a la Argentina. Se trata de uno de los trastornos neurológicos más comunes, tanto así que se registran unos 2.400.000 casos nuevos cada año en el mundo.
En 2010, la Liga Internacional contra la Epilepsia (ILAE, por su sigla en inglés) consideró epilepsia farmacorresistente cuando al menos dos regímenes de fármacos antiepilépticos correctamente seleccionados, bien tolerados y de uso habitual, no logran una supresión sostenida en el tiempo de las convulsiones. Son, entonces, cuadros de muy difícil control, los pacientes no responden a los tratamientos convencionales y sufren graves deterioros neuronales a causa de las crisis convulsivas recurrentes. En los casos más graves, la calidad de vida puede verse tan afectada, que los pacientes desarrollan además graves cuadros de depresión o ansiedad y/o deterioro cognitivo.
Los daños provocados por la enfermedad no solo consisten en los riesgos físicos de las convulsiones y del tratamiento en general, sino que repercuten más ampliamente debido a la estigmatización social que aún hoy sufren los pacientes epilépticos. Como advirtió la Organización Mundial de la Salud en 2015, la epilepsia tiene importantes consecuencias económicas por la atención sanitaria que requiere, las muertes prematuras y la pérdida de productividad laboral que ocasiona.
Si bien los efectos sociales varían según los países, la discriminación y la estigmatización social resultan muy difíciles de vencer. Suele decirse que casi ninguna otra enfermedad ha recibido tantos nombres diferentes durante siglos, muchos de ellos imbuidos de creencias, mitos y supersticiones que la reputaban ligada a lo “divino” o, bien por el contrario, a lo “demoníaco” y cuyas trazas perviven incluso hoy. Como ejemplo se señala que en los EE.UU. hasta la década de 1970 a las personas que manifestaban crisis epilépticas se les podía negar el acceso a restaurantes, teatros, centros recreativos y otros edificios públicos. Para mayor gravedad, en China e India la epilepsia es considerada muchas veces causa de prohibición o nulidad de casamientos. Estas condiciones pueden hacer que los afectados no busquen ser diagnosticados o tratados, para evitar que se los identifique como “epilépticos”.
¿POR QUÉ EL CANNABIDIOL PODRÍA SER UNA EXECELENTE ALTERNATIVA?
La sobreexpresión cerebral de los transportadores de múltiples drogas (ABC-t), principalmente la glicoproteína P-gp, son la base de la denominada “hipótesis de los transportadores”, que intenta explicar la epilepsia refractaria, entre otras patologías. El papel que desempeñan los transportadores de eflujo poliespecíficos, como la P-gp fue investigado intensamente en los últimos veinticinco años, en especial con el fin de develar su relación con distintas enfermedades y sus tratamientos. De hecho, se sabe que estas macromoléculas determinan el comportamiento de numerosos fármacos al afectar su absorción, distribución y eliminación. Así, se considera a las P-gp como una de las principales causas de los fracasos de las terapias en diversas patologías del sistema nervioso central, como los tumores, las infecciones y las epilepsias.
En este contexto, varios reportes han demostrado que la inhibición de la actividad de P-gp podría ser una terapia adyuvante que logre revertir el fenotipo MDR en pacientes con epilepsias resistentes a fármacos. Por varios miles de años, el uso medicinal del Cannabis sativa (Marijuana) ha mostrado evidencias de cierta efectividad en diferentes patologías, incluyendo las epilepsias. Sin embargo, aún restaba dilucidar su verdadero mecanismo de acción.
Los cannabinoides, tanto endógenos como exógenos, actúan principalmente sobre receptores específicos CB1 y CB2, tanto en el sistema nervioso como en órganos periféricos. Los endocannnabinoides son significativamente activados por el estrés convulsivo, y su acción sobre el receptor CB1R podría tener ambos efectos sobre las crisis, tanto inductores como protectores.
En 2006, Hao-Jie Zhu y colaboradores, de la Universidad de Michigan en los EE.UU., mostraron que los cuatro principales compuestos del cannabis, el 9-tetrahydro-cannabinol (THC), el 11-nor-9-tetrahydrocan-nabinol-carboxylic acid (THC-COOH), el cannabinol (CBN) y el cannabidiol (CBD) tienen un efecto inhibitorio sobre la actividad de la P-gp. Entre estos compuestos, el CBD mostró tener el mejor efecto anticonvulsivo en un amplio espectro de modelos de crisis y/o estatus epiléptico.
La actividad anticonvulsivante del CBD puede deberse a su acción sobre múltiples dianas moleculares, y la pérdida de la acción psicotrópica típica del THC lo señala como una excelente alternativa terapéutica en las epilepsias refractarias. Sin embargo, el mecanismo de acción por el cual resultaría tan efectivo no ha sido totalmente dilucidado.
Nuestro grupo demostró recientemente que el estrés convulsivo induce alta expresión de P-gp en neuronas y astrocitos, y que el transporte de Rho-123 (sustrato de P-gp) en astrocitos P-gp positivos es significativamente inhibido por CBD. De esta forma, el CBD sería una excelente alternativa de terapia adyuvante a las drogas antiepilépticas, especialmente en casos de resistencia a los fármacos en los que está involucrada la P-gp. Así, se podría disminuir el número de crisis y mejorarse la calidad de vida, tanto de los pacientes como de sus familiares y allegados.
El texto está basado en las conferencias dictadas en el X Congreso Latinoamericano de Epilepsia, San José, Costa Rica, octubre de 2018; y en el XXXII Congreso Argentino de la Asociación Química Argentina, Buenos Aires, marzo de 2019.
Los estudios fueron realizados en colaboración con el doctor Javier Ramos del Instituto de Biología Celular y Neurociencias “Prof. Dr. E. De Robertis” (IBCN), Facultad de Medicina,-UBA-CONICET.
Más info: LA ENFERMEDAD DE LOS MIL NOMBRES, UN ESTIGMA MILENARIO