La planta de cannabis, Cannabis sativa L., es predominantemente anual, originaria de Asia central, que por influencia del hombre se ha adaptado para crecer prácticamente en todas partes del mundo. Constituye una de las fuentes vegetales más antiguas para la obtención de alimento, fibras textiles y medicina. Pero fue recién en el último siglo que esta especie se convirtió en sinónimo de droga de uso recreacional, y hoy es la droga vegetal más consumida como droga de abuso.
Además de su uso directo como fuente alimenticia, por estrujado de sus semillas, se puede obtener un aceite con grandes cantidades de ácidos grasos esenciales de alto valor nutritivo, llamado “aceite de marihuana” que es comercializado como un suplemento altamente saludable. Este aceite no debe ser confundido con el aceite de “cannabis medicinal” con alto contenido de CBD (cannabidiol), como es dispensado en numerosos países donde se ha autorizado su venta. El aceite de “cannabis medicinal” es obtenido por extracción con un disolvente a partir de las flores femeninas de una variedad de cannabis rica en CBD y, una vez eliminado el disolvente, es redisuelto en un aceite fijo (aceite de oliva, coco, u otros) para su uso.
Tampoco debe confundirse con el “aceite de hachís” o “hashish”, que es una matriz resinosa de cannabinoides obtenidos a partir de la planta de cannabis. Su extracción también se realiza mediante disolventes y su resultado es una masa endurecida o viscosa, o a veces semilíquida. Este es sólo de uso recreacional, aunque muchos de los que lo poseen en forma ilegal sostienen que es para uso medicinal.
El uso medicinal del cannabis ya es mencionado en la antigüedad, desde el 1800 a.C., en Sumeria. Luego en la “era victoriana” (1840-1900) los médicos la utilizaban en forma frecuente en los pacientes con epilepsia, aunque los reportes son limitados y hasta anecdóticos. Su utilización disminuye con la aparición del fenobarbital, en 1912, y aún más, en 1937, con la aparición de la hidantoína. A esto se sumó, en ese mismo año, la imposición en los EE. UU. de Norteamérica de la “Marihuana Tax Act” que instauró un gravamen a todos los actores vinculados con el cannabis: importadores, productores, industriales, comerciantes, intermediarios, consumidores, e incluso especialistas que por alguna razón la recetaban o la usaban en sus preparados, tales como dentistas, médicos, veterinarios, farmacéuticos. En 1970, se reemplazó este impuesto por la “Ley de Sustancias Controladas”. Esta nueva ley implicó el colapso de la producción de cannabis o cáñamo en Estados Unidos, seguida de la caída a nivel mundial del uso de este producto en la industria papelera.
En la década de 1990, el descubrimiento del sistema denominado endocannabinoide vuelve a poner el interés en el uso de cannabis para el tratamiento de la epilepsia y otras patologías.
COMPOSICIÓN QUÍMICA
Cannabis sativa L. es considerada una especie con una composición química muy compleja basada en la numerosa cantidad de compuestos identificados. Contiene un grupo único de compuestos de naturaleza terpenofenólica denominados cannabinoides o fitocannabinoides que han sido extensamente estudiados a partir de la determinación de la estructura del tetrahidrocannabinol (Δ9-THC) en 1964, comúnmente conocido como THC. Se han identificado cerca de 500 compuestos diferentes, incluyendo 120 fitocannabinoides, flavonoides, monoterpenos y sesquiterpenos volátiles. Los principales fitocannabinoides son el Δ9-THC, el cannabidiol (CBD), el cannabigerol (CBG) y el cannabinol (CBN) de gran interés farmacéutico.
En la planta fresca, todos esos fitocannabinoides existen como ácidos inactivos, como el ácido Δ9-tetrahidrocannabinólico (THCA) y el ácido cannabidiólico (CBDA). A medida que la planta envejece o es calentada (por encima de los 120°C) o fumada, sufren una descarboxilación, y se transforman en moléculas neutrales activas (p.e. CBDA→CBD).
SÍNTESIS DE FITOCANNABINOIDES EN CANNABIS SATIVA L.
La mayoría de los efectos psicoactivos del cannabis son mediados por el Δ9-THC. Debido a esto, el contenido de THC se usa regularmente para medir la potencia de la hierba. El THC se encuentra en concentraciones de menos de 0,5% en el cannabis industrial, de 2 a 3% para la hoja de marihuana y de 4 a 20% para la marihuana de grado superior. En los brotes sin semilla, conocidos como “sinsemilla”, se podrán encontrar las concentraciones más altas de THC en la planta: 10 a 20% o más.
El cannabis industrial (hachís industrial) comprende diversas variedades de Cannabis sativa L. obtenidas para usos agrícolas e industriales. Se cultivan por sus semillas y fibras. El cannabis industrial se caracteriza por su bajo contenido de THC y alta concentración de cannabidiol (CDB). Esta variedad es la que se utiliza como medicinal y por lo tanto se la conoce como “cannabis medicinal”. En la mayoría de los países europeos, la concentración máxima actual permitida legalmente para el cultivo es del 0,2% de THC (0,3% en Canadá). La relación entre las concentraciones de CDB y THC en la variedad medicinal, debe ser superior a 1.
El CBD en realidad carece de cualquier efecto psicoactivo notable y realmente no interactúa con los receptores cannabinoides del cuerpo. Se sabe que trabaja en concierto con el THC, moderando sus efectos psicoactivos. Algunos investigadores piensan que el CBD tiene propiedades antipsicóticas que tienden a reducir la ansiedad y las reacciones de pánico. También se considera que mejora la vigilia y complementa la actividad del THC contra el dolor y la espasticidad. Se ha comprobado que los cannabinoides definitivamente trabajan juntos para proporcionar el efecto deseado. El CBD, por sí mismo, tiene propiedades antiinflamatorias, ansiolíticas, antiepilépticas, sedantes y neuroprotectoras comprobadas.
Por último, el CBN es el tercer fitocannabinoide más mencionado en la bibliografía, sin embargo, no se encuentra normalmente en la planta, sino que se produce por la degradación química del THC. El CBN carece de las fuertes cualidades psicoactivas y medicinales del THC y se encuentra generalmente en la marihuana degradada o mal conservada.
Los fitocannabinoides actúan sobre el sistema cannabinoide, que es un sistema de comunicación intercelular o, específicamente, una versión más evolucionada de un sistema de señalización lipídica muy primitivo en el organismo, pero de muy reciente descubrimiento (en la década de 1990), y que también ha sido encontrado en las plantas: el sistema del ácido araquidónico. De hecho, la naturaleza de los endocannabinoides está directamente relacionada con el ácido araquidónico. El ácido araquidónico es un ácido graso omega 6 que participa en el proceso de señalización en plantas y animales. En las plantas modula las defensas frente a las infecciones y la señalización del estrés. En los animales regula el crecimiento del músculo, la agregación plaquetaria, la vasodilatación y la inflamación.
EL SISTEMA CANNABINOIDE
El sistema cannabinoide está compuesto por los receptores cannabinoides y los compuestos endógenos que interactúan con estos receptores, denominados endocannabinoides (son producidos por nuestro organismo). Los principales endocannabinoides son la N-araquidoniletanolamina (anandamida o AEA) y el 2-araquidonilglicerol (2-AG), aunque posteriormente se han identificado otras moléculas dentro del organismo que poseen efectos símilcannabinoides.
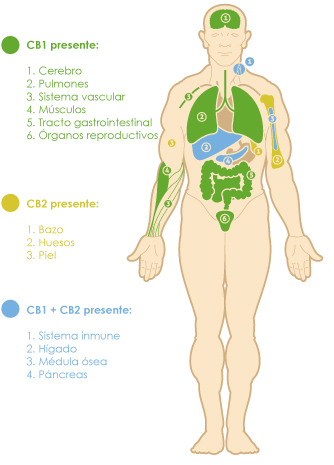
Los dos principales receptores que componen el sistema cannabinoide son los receptores cannabinoides CB1 y CB2. Estos receptores son proteínas transmembrana, capaces de transmitir una señal extracelular al interior de la célula. Recién en 2015 pudo resolverse la estructura cristalina completa del receptor CB1, aunque aún no se conoce la estructura cristalina completa del receptor CB2. La interacción entre ellos ocurre por un mecanismo llave-cerradura donde los receptores cannabinoides son las cerraduras y los endocannabinoides, las llaves. La interacción entre ellos produce cambios dentro de las células que desembocan en las acciones finales del sistema cannabinoide sobre los procesos fisiológicos del cuerpo. Se encuentran implicados en un amplio número de procesos fisiológicos, como la modulación de la liberación de neurotransmisores, la regulación de la percepción del dolor y las funciones cardiovasculares, gastrointestinales y hepáticas.
El recepto CB1 se encuentra principalmente en el SNC, a nivel presináptico. Activa los canales de calcio y aumenta la conducción de los canales de potasio en las terminales presinápticas. Los cannabinoides, actúan como neuromoduladores de la excitabilidad de las neuronas por supresión de la liberación de neurotransmisores (5-hidroxitriptamina, glutamato, acetilcolina, GABA, noradrenalina, dopamina, aspartato D, colecistoquinina), tanto en sinapsis inhibitorias como excitatorias, con efectos a corto y largo plazo. La activación de receptores CB2 en células inmunes inhibe la liberación de citoquinas/quimioquinas y la migración de neutrófilos y macrófagos. También se encuentran receptores CB1 a nivel periférico (en el sistema inmune, el hígado, el páncreas y la médula ósea) junto a los receptores CB2.
Todavía se conoce poco sobre cómo actúa el sistema cannabinoide y mucha de la información de la farmacodinamia de los fitocannabinoides se refiere al Δ9-THC, que es el responsable de la actividad psicoactiva del cannabis por su interacción con el receptor CB1. El CBD carece de actividad psicoactiva y parece no unirse a los receptores CB1 y CB2, pero parece afectar la actividad de otros procesos involucrados, como canales iónicos, receptores y enzimas.
Estudios preclínicos sugieren que los cannabinoides tienen efectos antiinflamatorios, analgésicos, antieméticos, antipsicóticos, antiisquémicos, ansiolíticos y antiepilépticos. Estos estudios se realizaron sobre la evidencia empírica que existe en el uso del cannabis para ciertas enfermedades como osteoartritis, artritis reumatoidea, fibromialgia, enfermedad de Parkinson, epilepsia, glaucoma, asma, trastornos psiquiátricos (ansiedad, insomnio, esquizofrenia, psicosis, trastornos postraumáticos), enfermedad de Alzheimer, inflamación y desórdenes gastrointestinales, anorexia y obesidad.
Los datos preliminares de los estudios en humanos muestran que el cannabis, y en especial el CBD, es efectivo en el tratamiento de algunas patologías resistentes a otras medicaciones, principalmente de movimientos anormales, como las epilepsias refractarias. Sin embargo, los datos disponibles son limitados y aunque su uso se ha expandido en cantidad de casos, no se ha mejorado en el conocimiento del o los blancos terapéuticos por los cuales se produce una disminución de las crisis epilépticas, hecho que no permite sacar conclusiones definitivas.
No obstante, en el mercado existen algunas preparaciones basadas en cannabinoides de origen natural (THC:CBD) y otros de THC sintético o estructuras similares. Si bien estas preparaciones están aprobadas por la FDA, su uso está limitado solo a casos terminales de enfermedades graves. Tal es el caso del Sativex® (relación de THC:CBD; 1:1) para el dolor neuropático y la espasticidad en pacientes con esclerosis múltiple, y como analgésico en pacientes con cáncer avanzado. Entre los que presentan THC sintético o similar se encuentran el Dronabinol® y el Nabilone®, para las náuseas y los vómitos en pacientes con cáncer.
El aceite de cannabis medicinal, comercialmente conocido como Charlotte’s web, tiene una composición de CBD:THC de 5,75%:0,22 %, es decir una relación CBD/THC de 26,2/1. Al ser comercializado como suplemento dietario en los EE. UU. de Norteamérica, no es sometido a ningún ensayo de control de calidad. Por otra parte, dada la gran variabilidad química que presentan los productos basados en plantas, es importante resaltar que si este aceite, u otros similares, va a ser utilizado como un producto medicinal, deberá cumplir no solo con todos los requisitos de un medicamento que aseguren la calidad, la eficacia y la seguridad de los pacientes, sino que además deberá obtenerse de plantas cuyo origen genético y variedad sean conocidos, y que sean cultivadas y controladas bajo condiciones agronómicas que aseguren la obtención de productos estandarizados.
Este es un gran momento para Cannabis sativa. Existe mucha evidencia empírica de su utilidad medicinal, pero aún no es suficiente para confirmar su eficacia y seguridad. Por otra parte, el abuso y el consumo lúdico de la marihuana ha tergiversado sus verdaderos valores farmacológicos; sumado a esto, el carácter ilegal de la planta ha dificultado la investigación científica. Se sabe mucho acerca de Cannabis sativa, pero se necesita aún conocer mucho más.
Referencias
UNODC. United Nations Office on Drugs and Crime. World Drug Report, 2010. https://www.unodc.org/documents/scientific/Cannabis_manual-Sp.pdf ([visitado 10.2.17]).
Reddy D.S. y Golub V.M. The Pharmacological Basis of Cannabis Therapy for Epilepsy J Pharmacol Exp Ther 2016, 357:45–55.
Information for Health Care Professionals: Cannabis (marihuana, marijuana) and the cannabinoids. Health Canada (Ministerio de Salud de Canadá). Febrero /2013.
Prof. Catalina M. van Baren. Cátedra de Farmacognosia-IQUIMEFA (UBA-CONICET), Facultad de Farmacia y Bioquímica, Universidad de Buenos Aires.